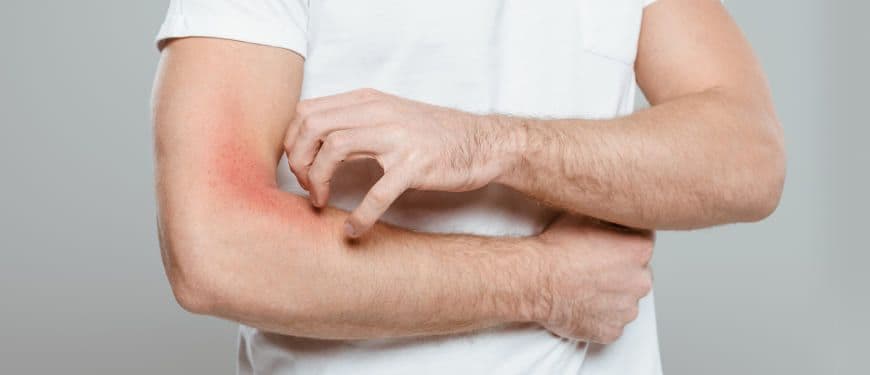
Le psoriasis, qu’est-ce que c’est ? C’est une maladie inflammatoire chronique de la peau rencontrée fréquemment dans la population générale (2% de la population française). Ce n’est ni une maladie honteuse ni une maladie contagieuse ! C’est une maladie due à des facteurs génétiques (hérédité) et environnementaux et si elle est, dans la plupart des cas, une maladie bénigne, elle empoisonne la vie au quotidien et peut générer un handicap difficile à vivre pour les personnes qui en souffre. Comment soulager les poussées quand elles se produisent, comment les prévenir, comment les traiter et faire disparaitre les traces des plaques sur la peau ? Voici quelques conseils pour la prise en charge de cette maladie à évolution souvent imprévisible.
Le psoriasis : qu’est-ce que c’est ?
Le psoriasis est une inflammation chronique de la peau qui survient chez des personnes génétiquement prédisposées, en général à la faveur d’un facteur physique ou psychologique déclenchant. C’est une maladie fréquente puisque 2% de la population en souffre et ceci à tous les âges de la vie. L’inflammation constatée à la surface de la peau met en jeu des mécanismes immunitaires et un renouvellement accéléré des kératinocytes (cellules de la peau) qui se renouvellent en 3 jours au lieu de 28. C’est un caractère familial qui est constaté pour le psoriasis et plusieurs gènes sont dorénavant identifiés mais, dans tous les cas et malgré une prédisposition génétique indiscutable, c’est la conjonction avec des facteurs de l’environnement et psychologiques qui crée l’apparition de la maladie.
Le psoriasis se présente sous plusieurs formes mais le plus courant se manifeste par l’apparition dans des régions préférentielles (coudes, genoux, cuir chevelu, ongles, région lombaire et sacrée, zones de frottement, etc..) de plaques sèches, desquamantes avec des morceaux de peau blanchâtre laissant apparaitre une surface rouge et luisante. Lorsqu’on gratte ou que l’on décape cette partie de peau blanche souvent épaisse, il ne subsiste alors qu’une plaque rouge luisante. Ces plaques peuvent provoquer des démangeaisons et il faudra alors les différencier de lésions d’eczéma.
Parmi les différentes formes que peut prendre la maladie on note :
Le psoriasis du cuir chevelu qui est souvent hyperkératosique pouvant former un véritable casque séborrhéique mais il n’induit pas de chute de cheveux.
Le psoriasis en plaques : elles sont localisées sur le corps dans des régions préférentielles comme les coudes, genoux et zones de frottement, c’est la forme sur le corps la plus courante.
Le psoriasis des ongles provoque un aspect martelé des ongles comme un dé à coudre et cette forme est présente chez 1 patient sur 2.
Le psoriasis en goutte est une multitude de petites lésions rouges recouvertes de squames de petite taille sur tout le corps, il peut apparaitre chez l’enfant à la suite d’une angine bactérienne.
Enfin, il existe des formes généralisées et des complications de type rhumatismales : rhumatisme psoriasique avec des sévérités variables d’un patient à l’autre.
Quels sont les facteurs favorisants et déclenchants le psoriasis ?
Il existe un certain nombre de facteurs favorisants qui augmentent l’expression de plaques de psoriasis, parmi ces facteurs on retrouve :
Le stress, un choc émotionnel ou un traumatisme affectif.
Certains médicaments comme les bétabloquants, le lithium ou certains antihypertenseurs.
Le statut hormonal : les femmes peuvent avoir une recrudescence des lésions au moment du cycle.
Le soleil naturel est généralement un facteur améliorant du psoriasis et fait partie de la thérapie proposée sous la forme d’exposition modérée et régulière aux rayons du soleil mais avec un écran de protection solaire obligatoire.
Attention, dans 5 à 10% des cas de psoriasis, le soleil peut être un agent aggravant.
L’alcool et le tabac sont des facteurs aggravants du psoriasis et entrainent une mauvaise réponse aux traitements.
Quand consulter un médecin ?
Le psoriasis est une maladie sérieuse, si vous suspectez un psoriasis, parlez en rapidement à votre pharmacien et consultez dans tous les cas un médecin (généraliste, pédiatre ou dermatologue).
Psoriasis et grossesse ?
Pas d’incompatibilité entre souffrir de psoriasis et une grossesse puisque les lésions ont tendance à s’améliorer et à disparaitre pendant la grossesse. Cependant, les médicaments proposés pour le traitement du psoriasis sont toxiques pour le fœtus et donc un suivi médical hyper strict des femmes en âge de procréer doit être réalisé avant et pendant la grossesse.
Évolution de la maladie
La maladie évolue par poussées imprévisibles variables selon les individus. Les symptômes peuvent durer 3 à 4 mois en général puis ils peuvent disparaitre durant plusieurs mois, voire des années (c’est alors la période de rémission) pour ensuite réapparaitre dans la plupart des cas. Attention cependant à l’impact psychologique d’une telle maladie car en cas de psoriasis modéré ou sévère, les personnes atteintes peuvent être très affectées par leur apparence et en souffrir au quotidien. Ainsi une relation de confiance avec le médecin est primordiale pour la prise en charge thérapeutique qui s’inscrit en général dans la durée.
Le psoriasis est compatible avec une profession, une scolarité et une pratique sportive normales. Toutefois les poussées peuvent perturber le travail et les études et il est important de pouvoir alors en parler avec un professionnel de santé adapté.
Le psoriasis : comment le prévenir ?
L’objectif est bien sûr d’éviter les poussées de psoriasis. Pour cela, ne jamais gratter ni tenter d’arracher les squames car cela aggrave les lésions et les patients sont informés que 5 minutes de grattage entraine 2 à 3 semaines de psoriasis supplémentaires !
Éviter les situations de stress, les excitants comme le café.
Éviter toutes les situations pouvant agresser la peau (eau trop calcaire, détergents, savons agressifs, cosmétiques alcoolisés, parfumés, tatouage…) mais aussi les plaies et écorchures qui peuvent être le siège du départ d’une lésion.
Éviter le port de vêtements qui exercent un frottement ou une pression sur la peau et privilégiez les vêtements amples en coton de préférence.
Porter des gants en cas de psoriasis des mains pour faire la vaisselle et le ménage ce qui permet d’éviter le contact avec les détergents.
En cas de pathologie ORL comme une angine, il est prudent de consulter son médecin et de ne pas prendre certains médicaments sans avis médical.
Psoriasis : comment le traiter ?
Malheureusement il n’existe pas de traitement permettant de guérir définitivement du psoriasis mais les lésions peuvent être réduites par différents médicaments en application locale ou par voie générale c’est-à-dire par voie orale ou injectable. Une autre option thérapeutique est la photothérapie qui utilise les UVB à des longueurs d’ondes bien précises en y exposant les plaques à traiter pour les assécher et les blanchir. Enfin, la puvathérapie, par l’usage d’un psoralène et des UVA permet de blanchir les lésions en cas de forme étendue de la maladie.
Pour être efficace, le traitement du psoriasis doit toujours être prolongé plusieurs semaines après la disparition des plaques.
Stratégie thérapeutique et médicaments allopathiques
La stratégie thérapeutique pour le traitement du psoriasis repose sur 2 types de traitement : des traitements locaux et des traitements généraux.
Traitement local sur prescription
Ces traitements peuvent être utilisés seuls ou associés entre eux. Ils sont tous à prescription médicale obligatoire et constituent 4 grands groupes :
Les agents kératolytiques (Diprosalic®, Nérisalic®) sont des traitements à base d’acide salicylique qui favorisent l’élimination des croutes contenues sur les plaques et sont appliqués sur les plaques les plus épaisses. L’acide salicylique est généralement associé à un dermocorticoïde. Du fait de la présence de l’acide salicylique ces produits ne doivent pas être appliqués sur les zones génitales, les muqueuse ou au niveau des yeux.
Les dermocorticoïdes : ce sont des préparations anti-inflammatoires d’usage local et qui constituent le traitement de référence du psoriasis. De très nombreuses spécialités existent et elles sont classées selon leur activité :
Activité très forte : classe 1, pour les genoux, coudes, paume des mains et pieds…
Activité forte : classe 2
Activité modérée : classe 3
Activité faible : classe 4
Ils peuvent être appliqués, certaines fois, sous pansement occlusif. Ce sont les médicaments qui ont les effets les plus rapides dans le traitement de la poussée. Lorsque le dermocorticoïde a blanchi la lésion, le traitement est continué sur plusieurs semaines, voire plusieurs mois pour éviter une rechute. Ces produits peuvent cependant avoir des effets indésirables : amincissement de la peau, couperose, vergetures et doivent donc être utilisés sous surveillance médicale régulière.
Les rétinoïdes sont des dérivés de la vitamine A et ils régulent le renouvellement de la peau en inhibant la prolifération des kératinocytes et en stimulant leur différenciation. Ils sont surtout recommandés pour traiter les plaques sur le corps en association avec un dermocorticoïde car ils sont souvent irritants en début de traitement. Ne pas exposer les zones traitées par les rétinoïdes au soleil et ils sont contre-indiqués chez la femme enceinte.
Les dérivés de la vitamine D : ils sont moins rapidement efficaces que les dermocorticoïdes et sont utilisés plutôt au long cours pour un traitement d’entretien.
Traitement local quotidien : les dermo-cosmétiques
Puisque l’hydratation et l’action émolliente sur la peau restent primordiales pour soulager les plaques de psoriasis, des baumes corps et visage peuvent être utilisés au quotidien. Ils contiennent généralement de l’urée (kératolytique) et constitue la base indispensable du traitement au quotidien. Parmi les produits existants :
1. Emollient réparateur 10% Urée - Eurecin
2. Lipikar baume AP+ - La Roche Posay
Baume psoriasis ISO-UREA MD - La Roche Posay
Traitement oral
Au final, le psoriasis est souvent considéré, pour mettre en place le traitement, comme une maladie auto-immune et donc les médicaments par voie générale vont être réservé aux formes graves. On retrouve plusieurs modes d’action :
Une diminution de l’activité du système immunitaire par des immunosuppresseurs (méthotrexate, ciclosporine)
Une régulation de la production de kératine et le renouvellement de la peau par un rétinoide : l’acitretine,
un blocage de l’action de certaines substances immunitaires comme par exemple des molécules très inflammatoires comme le TNF.
Les corticoïdes ne sont généralement pas utilisés par voie orale car ils peuvent induire un rebond de la maladie à leur arrêt. Tous ces médicaments extrêmement puissants sont soumis à prescription médicale obligatoire, ils présentent de nombreux effets indésirables et des contre-indications et de ce fait nécessitent un suivi médical très régulier.
Les traitements homéopathiques du psoriasis
Le principe de traitement homéopathique de fond dans le cas du psoriasis est de traiter les problèmes de peau mais aussi les troubles émotionnels. Pour des traitements homéopathiques adaptés à chacun, il conviendra de consulter son médecin homéopathe afin d’établir précisément le terrain de chaque individu et d’adapter alors les souches et posologies homéopathiques à utiliser. Enfin, aucun médicament homéopathique ne parvient, seul, à se débarrasser du psoriasis, ils sont une aide et un confort supplémentaire pour le patient et des résultats d’amélioration sont cependant notoirement observés. On retrouve parmi les traitements de terrains fréquemment prescrits en granule :
Arsenicum album 9CH,
Sepia officinalis 15CH,
Natrum muriaticum 9CH
Arsenicum iodatum 9CH
Berberis vulgaris 15CH
Les traitements en phytothérapie du psoriasis
En phytothérapie ce sont les gélules à base d’ortie (Ortie Arkogélules® : 1 gélule 3 fois par jour) qui peuvent être conseillées en cas de dermatose rebelle. La réglisse sous forme de pommades, crèmes ou onguent est active grâce à son action adoucissante. Le pissenlit combat les dermatoses (acné, eczéma, psoriasis) et enfin le curcuma qui, appliqué sur la peau sous la forme de cataplasme (1 cuillère à café de curcuma avec un peu d’eau), permet de soigner efficacement plusieurs types d’affections cutanées comme le psoriasis.
Les traitements en aromathérapie du psoriasis
Attention : Les huiles essentielles sont contre indiquées pour les femmes enceintes et les enfants de moins de 12 ans. Il est conseillé de réaliser au préalable un test pour une intolérance à une huile essentielle ou une allergie, par un essai d’une ou 2 gouttes sur la face interne de l’avant-bras. En cas de rougeur et/ou de démangeaisons, ne pas utiliser cette huile essentielle. Il faut éviter toute exposition au soleil pendant les 3 heures qui suivent l’application d’une ou plusieurs huiles essentielles et toujours demander à son pharmacien avant l’utilisation d’huile essentielle.
Au niveau du cuir chevelu, c’est principalement l’Huile Essentielle Arbre à thé (Tea tree) qui est conseillée à raison de 5 gouttes dans le shampooing et en laissant agir 15 minutes. Une lotion peut également être réalisée pour le cuir chevelu en diluant dans le shampooing habituel : 1 goutte d’huile essentielle de Girofle, 1 goutte d’huile essentielle d’Ylang Ylang et 1 goutte d’huile essentielle de Menthe poivrée.
Pour les plaques sur le corps, un bain peut être réalisé avec un mélange d’huiles essentielles diluées dans une base neutre pour le bain : 10 gouttes d'huile essentielle d'Ylang Ylang, 10 gouttes d'huile essentielle de Niaouli, 10 gouttes d'huile essentielle de Bois de cèdre et 20ml d'huile végétale de Calophylle.
Le psoriasis présente une très grande diversité dans son intensité, son évolution, la localisation des plaques chez les patients et son impact sur sa vie au quotidien. Malgré l’existence de points communs tels qu’une atteinte très fréquente du cuir chevelu, des coudes, des genoux, des jambes et du bas du dos mais aussi une desquamation toujours présente. C’est celle-ci qui est souvent très gênante pour les patients et elle s’accompagne de démangeaisons qui ajoutées à l’aspect physique inesthétique font de cette maladie un véritable handicap au quotidien. Des traitements existent et quelques fois un traitement local seul peut suffire. Pour bénéficier du traitement le plus adapté à chacun, il conviendra de consulter en cas d’apparition de lésions de type psoriasis, dès que possible, votre médecin et/ou dermatologue et en cas de doute de demander conseil à votre pharmacien.